HISTOIRE DE L’ORGANISATION NATIONALE DE LA PRÉVENTION
DU SUICIDE EN FRANCE ET SES ÉVOLUTIONS
A la suite de la reconnaissance du suicide comme problème de santé publique dans le courant des années 1990, une politique publique spécifique de prévention du suicide est mise en place.
Émergence d’une priorité nationale de santé publique
Chapitre élaboré avec des extraits de l’article de l’HCSP « Émergence d’une priorité nationale de santé publique : L’exemple du suicide » actualité et dossier en santé publique n° 23 juin 1998
Priorité de santé : « Problème de santé considéré comme grave au vu de certains indicateurs, et sur lequel les pouvoirs publics doivent concentrer leur action par des études, des recherches, des groupes de travail, mais aussi par des politiques structurelles. »
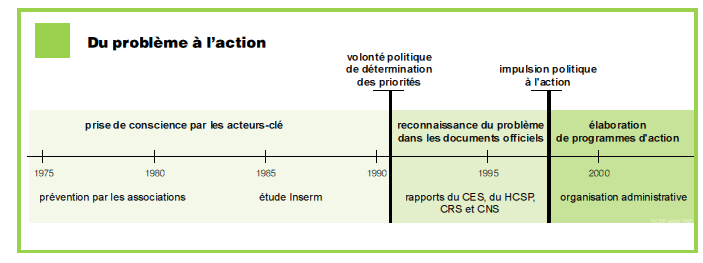
Extrait de « Émergence d’une priorité nationale de santé publique : L’exemple du suicide actualité et dossier en santé publique n° 23 juin 1998
Jusqu’au début des années quatre-vingt dix, le terme de « priorité de santé » n’existe pas de façon explicite. Le débat est dominé par les grandes causes telles que le sida ou la toxicomanie, par les problèmes éthiques (lois bioéthiques) et par les « scandales médicaux », tels que l’affaire du sang contaminé.
En 1986, une étude de l’Inserm réalisée par Davidson et Philippe montre une augmentation significative du nombre de suicides depuis le milieu des années soixante-dix. Mais ce thème n’est pas alors considéré comme une priorité de recherche, et cette publication a peu de répercussions au niveau des pouvoirs publics.
Des actions de prévention du suicide existent cependant.
Elles sont le fait de nombreuses associations de bénévoles ou d’acteurs isolés.
Sur le plan législatif, le problème du suicide fait son apparition dans la loi du 31 décembre 1987 qui définit la provocation au suicide comme un délit, passible de peines correctionnelles.
Une Note SS du 31 juillet 1991 d’information sur les problèmes de suicides et tentatives de suicide du Bulletin officiel du ministère chargé de la santé n° 91/37 p. 143-159, reprise dans une circulaire n° 39-92 DH PE/DGS 3 C du 30 juillet 1992 relative à la prise en charge des urgences psychiatriques abordent La prise en charge des suicides et tentatives de suicide au niveau du service des urgences, et élaborent des recommandations de prise en charge.
Des actions pilotes sont réalisées avec le concours de la direction générale de la santé ; elles ont pour but de dégager les modalités d’une prise en charge cohérente, s’articulant à l’intérieur comme à l’extérieur de l’hôpital.
Elles consistent en projets de ‘ recherche-action ‘ menés depuis le début de l’année 1991 sur sept sites hospitaliers. En 1992, ces projets, menés sous l’égide d’un comité de pilotage composé d’experts avec la participation de l’I.N.S.E.R.M., ont pour objet but une évaluation fondée sur une comparaison entre les sites pilotes et les sept hôpitaux choisis comme témoins.
Cette même année, 1991, un rapport de mission sur la prévention du suicide chez les jeunes de 15 à 24 ans présidé par Alain Calmat ; rapporteur Elisabeth Zuckerest, paraît pour le Ministère de la Solidarité de la Santé et de la Protection Sociale ; celui-ci explique tous les mécanismes complexes législatifs, historiques, épidémiologiques, psycho-sociologiques, économiques et professionnels des causes de la mortalité par le suicide chez les adolescents et tente de réunir les axes de réflexions. Véritable outil de réflexions et d’informations : texte, circulaires, mesures, rapports, statistiques et expériences relatées, références bibliographiques.
C’est également au début des années quatre-vingt dix qu’apparaît explicitement la nécessité de définir des « priorités » afin d’orienter les politiques de santé.
En 1992, dans un rapport intitulé Stratégie pour une politique de santé , le HCSP se propose d’établir un ensemble cohérent d’objectifs prioritaires et d’actions à entreprendre.
Cette notion de priorité de santé est également intégrée dans la réorganisation, cette même année, de la Direction Générale de la Santé (DGS), service du
ministère chargé de la Santé le plus impliqué dans la définition, l’impulsion et le suivi de la politique nationale de santé.
Par ailleurs, en 1993, le Conseil économique et social se saisit du « suicide » sur une proposition de Michel Debout, professeur de médecine légale au CHU de Saint-Étienne, et membre de la section Affaires sociales du Conseil.
La réalisation de cette étude a pour objectif « de permettre, après bien d’autres, de sensibiliser les pouvoirs publics et l’opinion à cette souffrance à la vie qui n’offre d’autre issue que la mort ». Elle aborde le suicide dans toutes ses dimensions : culturelle, sociale, et personnelle. Le rapport fait l’objet d’une large diffusion et contribue à la prise de conscience du suicide en tant que problème de santé publique, et non plus seulement en tant que problème individuel.
De janvier à mai 1994, à l’occasion de l’élaboration du rapport La santé en France du Haut Comité de la santé publique, la DGS lance une consultation sur les priorités nationales en santé publique. La sélection des problèmes de santé prioritaires et de leurs principaux déterminants est réalisée par l’interrogatoire de nombreux experts en santé publique à l’aide de trois questionnaires successifs selon une méthode de type Delphi. Les problèmes sont sélectionnés en fonction de leur gravité, de leur fréquence, de leur impact socio-économique, des possibilités d’intervention et de leur perception sociale. D’après les résultats du premier questionnaire, adressé à une centaine d’experts « généralistes » en santé publique, le suicide apparaît d’emblée comme une priorité, puisqu’il est cité 50 fois de façon spontanée. Un second, puis un troisième questionnaire, établis à partir des réponses précédentes, permettent d’établir un classement des problèmes identifiés : la santé mentale apparaît comme un problème particulièrement préoccupant, puisque « suicides et tentatives de suicide» sont classés en 6e position, devant les « dépressions » et « troubles mentaux chroniques » (respectivement en 9e et 10 e position). Des propositions d’objectifs spécifiques sont formulées par un groupe d’experts « spécialistes » dans chacun des domaines considérés. Il s’agit, pour la catégorie « suicides et dépressions », de « diminuer la gravité et la durée des dépressions et, d’ici l’an 2000, réduire de 10 % le taux de suicides ».
À la suite de ce rapport, un certain nombre d’études et d’actions sont engagées immédiatement pour faire face aux priorités mises en évidence. Aucune cependant ne concerne le suicide.
En décembre 1994, Philippe Douste-Blazy, alors ministre délégué à la Santé, annonce la tenue, dans chaque région, d’une conférence sur l’état de santé et les priorités de santé publique. Ces conférences régionales de santé ont pour but de positionner les régions par rapport aux objectifs nationaux de santé, et d’identifier les priorités au niveau régional. Elles se déroulent dans les 26 régions entre 1995 et le premier trimestre 1997. Parmi les problèmes de santé identifiés comme prioritaires, « suicides et dépressions » dominent nettement. Ils sont sélectionnés dans près de deux tiers des régions (soit 16) et 9 d’entre elles (Haute et Basse-Normandie, Bourgogne, Bretagne, Franche-Comté, Lorraine, Pays de Loire, Poitou-Charentes et Rhône-Alpes) décident de mettre en place une programmation régionale de prévention du suicide.
Enfin, en 1996, et grâce à la prise de position des conférences régionales de santé, la prévention du suicide apparaît comme une des dix priorités nationales dès la première conférence nationale de santé. Les objectifs de la politique nationale sur ce thème sont de « coordonner les actions régionales » et «renforcer la recherche clinique et épidémiologique ».
Les régions vont réaliser, sur la base de leurs propres conférences régionales, des programmes d’actions orientés sur les jeunes.
Dès son arrivée au secrétariat d’État à la Santé en juin 1997, Bernard Kouchner demande l’élaboration d’une réflexion nationale pour améliorer la prévention du suicide en France. Cette réflexion est confiée au bureau de la DGS chargé de la politique en santé mentale (bureau SP3) qui propose alors la mise en place d’un programme national de prévention du suicide chez les adolescents et les jeunes adultes.
Le premier programme national de prévention contre le suicide 1998-2000
Le 5 février 1998, la Journée nationale de prévention du suicide est organisée pour la deuxième année consécutive par un groupement d’associations (L »UNPS). Lors du discours de clôture de cette journée, Bernard Kouchner annonce la mise en place rapide de mesures urgentes articulées autour de quatre axes : développer l’écoute, mieux prendre en charge les adolescents à l’hôpital, s’appuyer sur les médecins généralistes, et initier une politique de communication. Son souhait est de voir le taux de suicides passer « en dessous de la barre symbolique des 10 000 morts par an en France » d’ici l’an 2000. Il annonce également le lancement du programme national de prévention.
Ce « Programme national de prévention du suicide des adolescents et jeunes adultes » est confié à un médecin inspecteur de santé publique au bureau SP3 de la DGS. Une interne en santé publique est également affectée à temps plein au projet.
Le programme prévoit une déclinaison régionale obligatoire. 12 régions (Alsace, Aquitaine, Auvergne, Bourgogne, Centre, Champagne-Ardenne, Franche-Comté, Haute-Normandie, Languedoc-Roussillon, Midi-Pyrénées, Pays de la Loire, Poitou-Charente, Rhône-Alpes) réalisent leur programme régional dédié au suicide. Elles sont ensuite associées, aux côtés des acteurs de terrain à l’élaboration de la stratégie nationale d’actions contre le suicide mis en œuvre par la Direction générale de la santé (DGS) en 1998.
En parallèle, Le service d’évaluation des pratiques de l’Agence nationale d’accréditation et d’évaluation en santé (ANAES), assurant également le soutien méthodologique du programme en partenariat avec la Direction générale de la santé, accompagne 60 établissements de santé de régions ayant une programmation dans le domaine du suicide, dans une démarche d’audit clinique ( démarche diffusée en France à partir de 1993 autour de différents thèmes médicaux et paramédicaux dans les établissements de santé ) et est appliquée à la « prise en charge hospitalière des personnes ayant fait une tentative de suicide ». Ce thème fait l’objet d’un guide d’évaluation et de rapports publiés par l’Anaes :
- Agence nationale d’accréditation et d’évaluation en santé. Prise en charge hospitalière des adolescents après une tentative de suicide. Recommandations pour la pratique clinique. Paris : Anaes ; 1998.
-
Fédération française de psychiatrie. Conférence de consensus. La crise suicidaire : reconnaître et prendre en charge. 19 et 20 octobre 2000. Texte des recommandations. Paris : FFP ; 2000.
A partir de 1999, la Caisse nationale de l’assurance maladie des travailleurs salariés (CNAMTS) soutient le programme de prévention du suicide inscrit dans la dynamique du Plan national de prévention du suicide.
Le programme consiste à développer le volet de prévention primaire du suicide dans les Programmes régionaux de santé (PRS). Ce programme est articulé avec le réseau de la Fédération nationale de la mutualité française (FNMF) et s’attache à renforcer les actions locales de prévention primaire.
À partir de ces antécédents, et tenant compte des éléments de bilan, la dynamique est poursuivie en l’an 2000 avec pour objectif notamment de produire un écrit : Prévention primaire du suicide des jeunes : recommandations aux acteurs et décideurs.
La « Stratégie nationale d’actions face au suicide 2000-2005 »
- favoriser le dépistage de la crise suicidaire,
- diminuer l’accès aux moyens létaux,
- améliorer la prise en charge des suicidants,
- approfondir la connaissance épidémiologique.
La Stratégie est orientée vers la prévention du suicide des jeunes en priorité.
La prolongation des actions de la Stratégie 2000-2005 est inscrite dans l’axe 4.1 « Dépression et suicide » du plan Psychiatrie et santé mentale 2005-2008.
La loi n° 2004-806 du 9 août 2004 relative à la politique de santé publique
Les problèmes de santé publique mettent en relief la nécessite de développer une politique de prévention ambitieuse agissant en amont pour réduire les risques, informer et éduquer des publics spécifiques, la loi 2004 relative à la politique de santé publique :
– réaffirme le rôle central de l’état et sa responsabilité en matière de santé publique,
– s’inscrit dans le cadre de la réforme de l’ensemble de notre système de santé,
– clarifie le rôle et les responsabilités respectives de l’État, des collectivités territoriales et des autres instances,
– propose la création de nouveaux outils de pilotage, tels que le Groupement Régional de santé publique (GRSP) ou encore les agences nationales, aux différents échelons territoriaux. La diminution de nombre de décès par suicide figure parmi les 104 objectifs quantifiés de santé inscrits en annexe de la loi relative à la politique de santé publique du 9 août 2004. L’objectif étant de réduire de 20% le nombre de décès par suicide, un objectif quantifié de réduction du nombre des décès par suicide d’environ 12 000 à moins de 10 000 cas par an à l’horizon 2008.
Le thème du suicide est retenu. Afin d’éviter les récidives, l’objectif global est d’améliorer la prise en charge hospitalière des personnes ayant fait une tentative de suicide, d’assurer le suivi et la continuité des soins.
L’évaluation de la stratégie nationale d’actions face au suicide 2000-2005, met en évidence l’ampleur et la diversité des actions développées dans ce cadre. Près de 1,5 millions d’euros est consacrés à cette cause au niveau national entre 2000 et 2005 et près de 20 millions d’euros sont engagés par les régions sur la période 2000-2004.
Le Plan santé des jeunes 16-25 ans 2008-2010, lancé en février 2008, comprend plusieurs mesures dont :
– Les jeunes et la crise suicidaire : améliorer la prévention, le repérage et la prise en charge.
avec le déploiement de formations au repérage et à la prise en charge de la crise suicidaire et celles sur la souffrance psychique des jeunes. Ainsi que la diffusion d’un guide pour mieux agir en milieu scolaire sur les comportements à risque, Programmes et stratégies efficaces INPES 2008.
– Lutter contre la souffrance psychique liée à l’homosexualité.
– création de « maisons d’adolescents »dans tous les départements d’ici 2010.
– L’information : lancement d’une une campagne de promotion du numéro vert « fil santé jeunes« .
– Prévention des jeunes en situation de vulnérabilité : mise en place d’un programme de prévention santé en milieu scolaire et universitaire qui tienne compte des inégalités territoriales en matière de santé.
La loi HPST “Hôpital, patients, santé et territoires” du 21 juillet 2009 prévoit le PRS (projet régional de santé) « Le projet régional de santé définit les objectifs pluriannuels des actions que mène l’agence régionale de santé (ARS) ( anciennement DRASS (Direction régionale des affaires sanitaires et sociales) dans ses domaines de compétences, ainsi que les mesures tendant à les atteindre. le PRS devient l’outil stratégique unifié de la politique régionale de santé, intégrant un ensemble de démarches stratégiques en faveur de la santé, définie dans un sens large englobant tous les champs de compétences de l’ARS : la prévention, les soins hospitaliers et ambulatoires et le médico-social. La problématique du suicide y est inscrite dans les volets santé mentale des projets régionaux de santé de façon adaptée aux particularités et priorités régionales.
Avec la survenue de la crise en 2008, la question du suicide lié au travail ou à la perte d’emploi prend une nouvelle ampleur.
En octobre 2009, alors que La Caisse nationale d’assurance-maladie (CNAMTS/DRP) dans un état des lieux, reconnait 28 suicides (sur 72 demandes) comme accidents du travail en dix-huit mois, de janvier 2008 à juin 2009, plusieurs suicides de salariés sur leur lieu de travail choquent également l’opinion publique, et plusieurs réflexions et travaux parlementaires sont menés sur la souffrance au travail qui donne suite à un plan d’urgence pour la prévention du stress au travail lancé en octobre 2009 par le ministère du Travail.
Plan santé au travail 2010-2014 Ce plan fait suite au premier plan santé au travail 2005-2009 du Ministère du travail, de la solidarité et de la fonction publique. Il comprend 4 axes de travail majeurs dont l’axe «poursuivre une politique active de prévention des risques professionnels», en particulier l’objectif 4 : « renforcer la prévention en direction de certains risques, secteurs et publics prioritaires» et l’action 13: « Risques psycho-sociaux (RPS)»
Pour tenir compte des spécificités locales, le PST2 est décliné en Plan Régional Santé au Travail 2 (PRST2) qui fixe, à partir des données et des réalités régionales, les objectifs, les actions et les moyens en matière d’amélioration de la santé et de la sécurité au travail. Différentes régions y déclinent explicitement la prévention du suicide.
Dans le plan Psychiatrie et Santé mentale 2011-2015 les actions articulées avec le programme national d’action contre le suicide sont encouragées comme celles par exemple visant l’information et la communication sur la santé mentale et la prévention du suicide. Le Plan s’assurant de la coordination des politiques publiques dont le plan suicide
Programme national d’actions contre le suicide 2011-2014
Un comité de pilotage, présidé par David Le Breton, sociologue à l’université Marc Bloch de Strasbourg est mis en place pour travailler à une approche globale de la question du suicide : de la prévention à la prise en charge des suicidants et à la postvention, qui comprend toutes les actions de prise en charge de l’entourage de la personne décédée par suicide.
Certaines populations plus vulnérables au risque suicidaire font l’objet d’une attention particulière : les personnes âgées, les jeunes homosexuels, les personnes placées sous main de justice les personnes souffrant d’addictions et les proches de victimes de suicides.
C’est sur la base du rapport de ce comité de pilotage que le programme national d’actions contre le suicide 2011-2014 est élaboré en partenariat avec les ministères concernés (ministères en charge de la justice, du travail, de l’éducation nationale, de l’agriculture, de l’enseignement supérieur, de la cohésion sociale) , dans la continuité de la stratégie nationale d’actions face au suicide 2000-2005.
Ce programme lancé à l’occasion de la Journée mondiale de prévention du suicide du 10 septembre 2011, fait une large place à la prévention, abordant la question du suicide dans sa globalité. Il définit les actions à mener dans le champ de la prévention et de l’amélioration de la prise en charge des suicidants et, le cas échéant, de l’accompagnement de leur entourage (« postvention »).
Il comporte 49 mesures, regroupées en six axes :
![]() le développement de la prévention et de la postvention,
le développement de la prévention et de la postvention,
![]() l’amélioration de la prise en charge des personnes en risque suicidaire et de leur entourage,
l’amélioration de la prise en charge des personnes en risque suicidaire et de leur entourage,
![]() l’information et la communication autour de la santé mentale et de la prévention du suicide,
l’information et la communication autour de la santé mentale et de la prévention du suicide,
![]() la formation des professionnels,
la formation des professionnels,
![]() le développement des études et de la recherche,
le développement des études et de la recherche,
![]() l’animation du programme au niveau local.
l’animation du programme au niveau local.
Le 29 septembre 2011, Boris CYRULNIK, neuropsychiatre, remet son rapport sur le thème du suicide des enfants à Jeannette Bougrab, secrétaire d’Etat chargée de la Jeunesse et de la Vie associative. Une approche pluridisciplinaire, mêlant neurobiologie, biochimie, psychologie, sociologie et autres disciplines devant permettre d’éviter le piège de la causalité unique et le risque de stigmatisation qui pourrait lui être associé.
Le rapport remis par Boris Cyrulnik constitue une contribution à la compréhension d’un phénomène. Ses préconisations sont expertisées dans le cadre du comité de pilotage du programme d’actions contre le suicide. Il y dresse un état des lieux des connaissances scientifiques en matière de suicide et de tentatives de suicide des jeunes, notamment chez les pré adolescents (5-14 ans) et est publié sous le titre Quand un enfant se donne la mort. Attachement et société. Paris, Éditions Odile Jacob, 2011.
Dans la poursuite du programme national d’actions contre le suicide 2011-2014, le ministère de l’Agriculture commande un volet monde agricole. Le ministre de l’Agriculture, de l’Alimentation, de la Pêche, de la Ruralité et de l’Aménagement du Territoire annonce un plan de prévention du suicide dans le monde agricole le 31 mars 2011 à Rennes, dont la mise en œuvre est confiée à la MSA, en lien avec l’InVS (Institut de Veille Sanitaire). La Mutualité sociale agricole lance son Plan national d’actions contre le suicide 2011-2014
Plan national MSA de prévention du suicide dans le monde agricole 2016-2020
EN ATTENDANT…
En attendant un éventuel nouveau programme national certains outils et travaux viennent renforcer les actions, orientations et organisations de la politique de santé en matière de prévention du suicide comme par exemple :
- SUICIDE : PLAIDOYER POUR UNE PRÉVENTION ACTIVE Avis du Conseil économique, social et environnemental présenté par M. Didier Bernus, rapporteur au nom de la section des affaires sociales et de la santé février 2013
- Le comité de pilotage chargé de proposer des pistes d’amélioration de la politique de prévention du suicide est installé par Madame Michèle Delaunay, ministre déléguée chargée des personnes âgées et de l’autonomie le 23 mai 2013 et a rendu son rapport et ses propositions : Comité National pour la Bientraitance et les Droits des Personnes Agées et des Personnes Handicapées (CNBD) Prévention du suicide chez les personnes âgées
- L’observatoire national du suicide (ONS)
L’observatoire national du suicide (ONS) créé par décret le 10 septembre 2013 par Marisol Touraine, ministre des affaires sociales et de la santé. Cette instance réunit, autour de cette question, les représentants des acteurs institutionnels (ministères, opérateurs de l’Etat et caisses d’assurance maladie), des parlementaires, ainsi que des chercheurs, des professionnels de santé de diverses disciplines, des personnalités qualifiées et des représentants d’associations.
L’ONS a pour mission d’améliorer la connaissance des mécanismes conduisant aux suicides et de mieux coordonner et exploiter les différentes données existantes. Il se réunit deux fois par an en séance plénière. En parallèle, des groupes thématiques travaillent plus spécifiquement dans les domaines du suivi épidémiologique et de la recherche. L’ONS établit un rapport annuel, qui s’attache à développer chaque année un focus thématique.
Décret no 2013-809 du 9 septembre 2013 portant création de l’ObservatoireSuicide : État des lieux des connaissances et perspectives de recherche 1er rapport / novembre 2014
Suicide Connaître pour prévenir : dimensions nationales, locales et associatives 2e rapport / février 2016
Suicide : enjeux éthiques de la prévention, singularités du suicide à l’adolescence – 3e rapport / février 2018
Quels liens avec le travail et le chômage ? Penser la prévention et les systèmes d’information, 4e rapport / juin 2020Recueils numériques de l’ONS : – Enjeux éthiques associés à la prévention du suicide – Surendettement & Suicide Sur le suicide en général : – Tome 1 de 2008 à 2014 – Tome 2 de 2015 à 2017 – Tome 3 2018 – Tome 4 de 2019 à 2020 Ces recueils numériques sur le suicide répondent à la mission confiée à l’Observatoire national du suicide de coordonner et d’améliorer les connaissances sur le suicide et les tentatives de suicide, afin d’en améliorer sa prévention. Ils proposent une sélection bibliographique de références sur la thématique du suicide (en deux tomes), sur la situation du surendettement et le suicide, et sur les enjeux éthiques associés à la prévention du suicide. Ils recensent, sans chercher à être exhaustif et dans le respect du droit d’auteur, la documentation française et internationale sur la période 2004-2018, sauf pour certains ouvrages et textes législatifs plus anciens en raison de leur intérêt. Il comporte également d’autres types d’informations en lien avec le suicide : des colloques, des sites Web institutionnels et associatifs et des émissions de radio et de télévision. Depuis octobre 2018 Veilles stratégique de l’Observatoire National du Suicide
- Le Plan de santé au travail 2016-2020 (PST 3), nov 2015 structuré autour de deux axes stratégiques principaux (la prévention et l’amélioration de la qualité de vie au travail) et d’un axe transversal pour renforcer la place de la négociation.
En cohérence avec le Plan santé au travail (PST3) , la MSA élabore un plan Santé-sécurité au travail 2016-2020 qui concerne les métiers de l’agriculture et filières agricoles identifiés comme les plus à risques et pour lesquels la MSA veut agir au cours des cinq prochaines années, avec le Plan national MSA de prévention du suicide 2016-2020 spécifique
- Évaluation du programme national d’actions contre le suicide (PNACS) 2011-2014, mars 2016 par le Le Haut Conseil de la santé publique (HCSP). D’après le rapport, il existe selon les données épidémiologiques un lien étroit entre le suicide et la santé mentale. La situation touche de façon inégale la population et les différentes régions françaises. Les conclusions sont mitigées quant à l’impact du programme. Le rapport constate d’insuffisantes avancées sur la recherche et l’observation. Le ciblage des populations semble peu adapté, les populations à risque élevé, comme celles ayant déjà fait une tentative de suicide, n’étant pas les plus ciblées pour les actions. Le programme est construit en cohérence avec les modes d’intervention efficaces mis en évidence par l’Inpes. La démarche est bien entamée et à poursuivre sur plusieurs actions, notamment la sensibilisation des médias à la thématique du suicide. L’évaluation du HCSP porte en particulier sur les points suivants : la pertinence des mesures et actions du programme au regard de ses objectifs, la gouvernance du programme, son pilotage, la mobilisation des acteurs, l’apport du programme dans la politique de prévention du suicide mise en œuvre au niveau régional, la diffusion, l’appropriation des outils élaborés par l’Inpes, l’atteinte des objectifs, l’impact du programme. Le HCSP formule 9 recommandations générales pour repenser la lutte contre le suicide. Parmi celles-ci, promouvoir un double objectif de prévention générale et de prévention spécifique, inscrire la prévention du suicide dans le champ de la santé mentale, cibler les populations à risque.
- Santé publique France est l’agence nationale de santé publique. Créée en mai 2016 par ordonnance et décret, c’est un établissement public administratif sous tutelle du ministère chargé de la Santé. Née du regroupement de quatre organismes (l’Institut de Veille Sanitaire – InVS, l’Institut National de Prévention et d’Education pour la Santé – INPES, l’Etablissement de Préparation et de Réponse aux Urgences Sanitaires – EPRUS et le groupement d’intérêt public Adalis – addiction, drogue, alcool info service)
Suicide et tentative de suicides : données nationales et régionales
Santé publique France publie dans un numéro thématique du bulletin épidémiologique hebdomadaire les dernières données épidémiologiques sur le suicide et les tentatives de suicide ainsi que pour la première fois des bilans régionaux sur les conduites et pensées suicidaires. Février 2019
Le suicide des agriculteurs
- Le Conseil National de Santé mentale
Installé en octobre 2016 par Marisol Touraine, ministre des Affaires sociales et de la Santé. L’objectif principal de cette instance, qui rassemble les principaux acteurs impliqués dans ce champ, est de développer une approche globale et transversale des enjeux de la santé mentale, pour mieux prévenir les troubles psychiques et psychiatriques et mieux accompagner ceux qui en souffrent. Présidé par Alain Ehrenberg, sociologue, chercheur au CNRS, le Conseil national de la santé mentale veillera à la cohérence et à l’articulation des politiques des différents champs (prévention, sanitaire, social et médico-social, logement, insertion professionnelle, etc.). Il favorisera la complémentarité des professionnels intervenant dans le parcours de prise en charge des patients.
Quatre axes de réflexion prioritaires ont été fixés par la ministre :
 le bien-être des enfants et des jeunes ;
le bien-être des enfants et des jeunes ;
 la prévention du suicide ;
la prévention du suicide ;
 le suivi des personnes en situation de grande précarité ;
le suivi des personnes en situation de grande précarité ;
 l’élaboration d’outils pour faciliter la mise en œuvre des projets territoriaux de santé mentale inscrits dans la loi de modernisation de notre système de santé.
l’élaboration d’outils pour faciliter la mise en œuvre des projets territoriaux de santé mentale inscrits dans la loi de modernisation de notre système de santé.
Les travaux du Conseil national de la santé mentale s’articuleront avec ceux des instances déjà existantes, notamment l’Observatoire national du suicide, le Comité de pilotage du handicap psychique, le Comité de suivi du plan autisme, ou bien encore le Comité de pilotage dédié à la psychiatrie, prochainement mis en place pour répondre aux besoins spécifiques du secteur.
- Plan d’action en faveur du bien-être et de la santé des jeunes » Pass santé jeune » nov 2016
Ce plan fait suite à la Mission Bien-être et santé des jeunes, rapport du Pr. Marie-Rose Moro et de Jean-Louis Brison au Président de la République, novembre 2016, (Rapport, annexes)
Les grandes orientations du plan d’action sont les suivantes :
– L’accès en ligne à des informations de santé fiables et à des ressources géolocalisées
– Un accès facilité aux consultations de psychologues : le « Pass santé jeunes »
– Une coopération pluri-disciplinaire
– Une permanence pour les professionnels des établissements scolaires du second degré et des universités rencontrant des jeunes en difficulté
– Les maisons des adolescents, piliers du dispositif
– Des professionnels sensibilisés et formés
– Un corps unique de psychologues de l’Éducation nationale
– Des structures de prise en charge psychologique plus nombreuses dans les établissements d’enseignement supérieur
– La psychiatrie de l’enfant et de l’adolescent : une discipline renforcée sur tout le territoire
- Promis en septembre 2016 après plusieurs suicides de soignants choquant l’opinion publique, une stratégie nationale pour « prendre soin de ceux qui nous soignent » Améliorer la qualité de vie au travail (QVT) des professionnels de santé, est présentée le 5 décembre 2016 par la ministre des Affaires sociales et de la Santé, Marisol Touraine. Il s’agit d’un premier volet, qui concerne les professionnels des établissements sanitaires et du médico-social. La deuxième étape, attendue pour début 2017, concernera des mesures spécifiques aux professionnels libéraux. Pour l’heure, la ministre a annoncé la mise en place d’une stratégie en trois axes qui se déclinent concrètement en dix engagements.
Donner une impulsion nationale, pour porter une priorité politique, Améliorer l’environnement et les conditions de travail des professionnels au quotidien, Accompagner les professionnels au changement et améliorer la détection des risques psychosociaux
dont l’un des Objectifs du 10 eme engagement pour Détecter et prendre en charge les risques psychosociaux est notamment d’améliorer le recueil et l’analyse des évènements indésirables graves liés à un risque psychosocial : Signaler les suicides et les tentatives de suicide , au même titre que les évènements indésirables graves liés à des soins pour permettre une analyse de leurs causes et l’adoption sans délai de toutes les mesures appropriées, notamment en termes de prévention. - La stratégie nationale de santé 2018-2022 La stratégie nationale de santé constitue le cadre de la politique de santé en France. Elle est définie par le Gouvernement et se fonde sur l’analyse dressée par le Haut Conseil de la santé publique sur l’état de santé de la population, ses principaux déterminants, ainsi que sur les stratégies d’action envisageables. Elle réaffirme le principe porté par l’Organisation Mondiale de la Santé, selon lequel la santé doit être un objectif de toutes les politiques publiques menées en France et dans le monde. Elle vise à répondre aux grands défis que rencontrent notre système de santé, notamment ceux identifiés par le rapport du Haut Conseil de la santé publique
- Instruction interministérielle n° DGS/SP/DGOS/DSS/DGCS/DAP/DPJJ/2017/345 du 19 décembre 2017 relative à la publication du guide méthodologique relatif à la prise en charge sanitaire des personnes placées sous main de justice « Le chapitre relatif à la prévention du suicide a été enrichi, sur la base des derniers travaux interministériels. Les modalités d’organisation des actions de promotion pour la santé ont été détaillées. Elles visent à encourager l’ensemble des intervenants auprès des personnes détenues à agir sur les déterminants de santé et fournir aux personnes détenues les outils pour améliorer leur état de santé. » MINISTÈRE DES SOLIDARITÉS ET DE LA SANTÉ BO Santé – Protection sociale – Solidarité n 2018/1 du 15 février 2018, Intégrant le guide « PRISE EN CHARGE SANITAIRE DES PERSONNES PLACÉES SOUS MAIN DE JUSTICE guide méthodologique » – Chapitre CAHIER 4 PRÉVENTION, REPÉRAGE ET PRISE EN CHARGE DU SUICIDE
- Plan national de santé publique : Priorité prévention : rester en bonne santé tout au long de sa vie publié avril 2018
Avec la parution du premier Plan prévention, l’ensemble des acteurs et décideurs du monde de la santé et des autres secteurs sont conviés, collectivement, à un projet d’envergure pour améliorer la santé de la population. Sa mise en œuvre présente plusieurs défis : mettre en place des services et des outils répondant efficacement aux enjeux de promotion de la santé et prévention de la Stratégie nationale de santé, tout en donnant davantage de cohérence aux actions du Gouvernement et aux services en santé publique. Priorité prévention aborde tous les déterminants de la santé, environnementaux ou comportementaux et parcourt les différents âges de vie avec leurs spécificités, de la préconception à la préservation de l’autonomie de nos aînés.
( avec des mesures telles que : Introduire en France une formation aux premiers secours en santé mentale, Expérimenter la prise en charge des thérapies non médicamenteuses en ville et Mettre en place un kit de prévention du suicide comportant cinq actions complémentaires) - La ministre des Solidarités et de la Santé, Agnès BUZYN, en présence de la Secrétaire d’Etat chargée des Personnes handicapées, Sophie CLUZEL, a présenté sa feuille de route pour la santé mentale et la psychiatrie, lors du 1er Comité Stratégique de la Santé Mentale et de la Psychiatrie (CSSMP), ce 28 juin 2018. Cette feuille de route constitue un plan d’ensemble de Trente-sept mesures, déclinées autour de trois grands axes d’intervention pour porter une vision positive de la santé mentale, déterminant essentiel de la santé, et pour promouvoir une psychiatrie qui ne soit plus le parent pauvre de la médecine.
- Communiqué de presse de la Direction Générale de la Santé DGS septembre 2019: « …la prévention du suicide est un enjeu majeur de santé publique, réaffirmé par la feuille de route « santé mentale et psychiatrie » présentée en juin 2018.
Une stratégie de prévention régionale adaptée au contexte et aux ressources locales est en cours de déploiement avec un objectif commun : repérer et maintenir le lien avec les personnes à risque suicidaire au plus près de leur lieu de vie.
Le suicide est un phénomène complexe qui résulte de l’interaction de divers facteurs de risque et de protection. Ses déterminants biologiques, psychologiques et environnementaux sont de mieux en mieux connus. Les études sur les facteurs de risque du suicide confirment notamment qu’un antécédent de tentative de suicide est le facteur de risque le plus important.
Le développement de la stratégie régionale de prévention, inscrite dans la feuille de route « Santé mentale et psychiatrie », prévoit de mettre à disposition des agences régionales de santé un ensemble d’actions intégrées de prévention du suicide. Elles ont comme objectifs communs de faire en sorte de repérer et de maintenir le lien avec les personnes en souffrance et de les orienter vers les ressources appropriées.
Trois actions phares sont en cours de déploiement au niveau régional :- Le maintien du contact avec les personnes ayant fait une tentative de suicide: le dispositif VigilanS de recontact des personnes ayant fait une tentative de suicide est opérationnel dans neuf régions, et étendu à l’ensemble du territoire d’ici 2021. En 2019, 5,8 millions d’euros ont été mobilisés pour son financement, et le suivi a concerné 8 353 patients depuis le début de l’année;
– La formation actualisée au repérage, à l’évaluation et à l’intervention auprès des personnes à risque suicidaire. Elle est adaptée aux rôles et aux compétences des personnes formées (professionnels de santé et citoyens volontaires) pour créer un réseau de personnes ressources dans chaque région ;
– Le développement d’actions ciblées pour lutter contre le risque de contagion suicidaire (phénomène par lequel la médiatisation inappropriée d’un évènement suicidaire est susceptible d’inciter des personnes au passage à l’acte par « imitation »).
Notamment, le soutien du programme national Papageno, qui met en œuvre des solutions innovantes pour tous ceux qui souhaitent s’engager dans la prévention de la contagion suicidaire, la promotion de l’entraide et l’accès aux soins.
Ces actions s’intègrent dans les travaux engagés tant dans les projets territoriaux de santé mentale (PTSM) que dans d’autres outils au service de la politique de santé mentale au niveau local (conseils locaux de santé mentale ou contrats locaux de santé). - Instruction no DGS/SP4/2019/190 du 10 septembre 2019 relative à la stratégie multimodale de prévention du suicide Ministère des Solidarités et de la santé – Direction générale de la santé
La prévention du suicide est un enjeu majeur de santé publique. C’est une priorité pour le ministère des solidarités et de la santé qui l’a inscrite dans l’action 6 de la Feuille de route santé mentale et psychiatrie de 2018 et dans l’instruction du 10 septembre 2019 relative à la stratégie multimodale de prévention du suicide. Leur objectif consiste à mettre œuvre de façon coordonnée dans les territoires un ensemble d’actions intégrées de prévention du suicide qui sont :
– le dispositif VigilanS de maintien du contact avec la personne qui a fait une tentative de suicide,
– la formation actualisée au repérage, à l’évaluation et à l’intervention de crise suicidaire,
– les actions de prévention de la contagion suicidaire,
– et la mise en place d’un numéro national de prévention du suicide. - DGS/SP4/2020 du 8 décembre 2020 relative à l’appel à projet du pole national chargé de la mise en place du numéro national de prévention du suicide : Ministère des Solidarités et de la santé – Direction générale de la santé. La Feuille de route santé mentale et psychiatrie de 2018, comporte dans ses mesures (action n° 6) l’étude des conditions de mise en place d’un numéro national de prévention du suicide. Le Ségur de la santé, dont les conclusions ont été rendues en juillet 2020, a été l’occasion de confirmer cette volonté en parvenant d’ici 2022 à la mise en service pour l’ensemble de la population française de ce numéro national (mesure n° 31), qui s’inscrit dans une stratégie plus large de prévention du suicide. Le présent appel à projet marque la première étape de lancement des travaux du numéro national de prévention du suicide par l’identification du pôle national en charge de son déploiement opérationnel
- CIRCULAIRE N° DGS/SP4/DGOS/2021/122 du 7 juillet 2021 relative à la mise en place du numéro national de prévention du suicide dans le cadre de la stratégie nationale de prévention du suicide.
- Recommandations sur les idées et conduites suicidaires chez l’enfant et l’adolescent de la Haute Autorité de santé du 9 septembre 2021.
- 1/10/2021 : 2NPS : « 3114 » le numéro national de prévention du suicide lancé vendredi 1er octobre #preventionsuicide #suicideprevention
- Instruction DGS/SP4/2022/171 du 6 juillet 2022 actualisant l’instruction n° DGS/SP4/2019/190 du 10 septembre 2019 et relative à la stratégie nationale de prévention du suicide dans Bulletin officiel Santé – Protection sociale – Solidarité n° 2022/16 du 29 juillet 2022 Observation – Instruction à la page 65.
Autres sources utilisées
- Synthèse des initiatives régionales contre le suicide 2011 – 2014 – Direction générale de la santé – juin 2015
- Évaluation de la Stratégie nationale d’actions face au suicide Centre Européen d’expertise en évaluation, Ministère de la Santé et des Solidarités Commanditée par la Direction Générale de la Santé Oct 2006